编者按:中国曾是乙型肝炎病毒(HBV)感染的高发地区,1992年乙肝表面抗原(HBsAg)的流行率为9.7%。包括新生儿乙肝疫苗接种计划(HepB)在内的综合策略,特别是强调及时接种出生剂量和完成三剂接种,极大地减少了母婴传播和儿童早期HBV感染。随着抗病毒药物价格大幅下降,治疗可及性和可负担性大幅提高。7月20至21日,“2024年世界肝炎日宣传大会暨消除肝炎危害行动大会”在北京举行,首都医科大学附属北京友谊医院贾继东教授作了题为《中国乙型肝炎防治的进展与挑战》的主旨报告,从我国乙肝防治所取得的进展、所面临的挑战以及所亟需的行动三方面进行了系统阐释。
 我国乙肝防治所取得的进展
我国乙肝防治所取得的进展01
母婴传播率显著下降
由于母婴传播和儿童早期HBV感染在HBsAg高流行率中起主要作用,中国于1992年启动了HepB,建议在出生后24小时内接种第一剂乙肝疫苗(TBD),并在出生后1个月和6个月分别接种第二剂和第三剂(图1)。随着全程3剂次接种率和新生儿出生后及时接种TBD覆盖率的提高,近几十年来,HBsAg流行率稳步下降[1]。

图1. 中国预防HBV感染的里程碑 (引自报告幻灯)
对于HBsAg阳性、尤其是乙肝病毒e抗原(HBeAg)也呈阳性的母亲所生的新生儿,出生时注射乙型肝炎免疫球蛋白(HBIg)可进一步降低母婴传播的发生率。贾继东教授团队综述显示,我国HBV母婴传播率在亚太地区处于低位(2010-2020)[2]。在一项大规模示范项目中,被动-主动免疫在阻断HBV母婴传播方面取得了98.3%的成功率(HBeAg阳性与阴性母亲的阻断成功率分别为95.24%和100%)。
我国于2011年启动了消除HIV、梅毒和HBV母婴传播的三重消除计划,为所有孕妇提供HBsAg补充筛查,并为HBsAg阳性母亲所生的新生儿提供HBIg。初步结果显示,在4112名HBsAg阳性母亲所生的婴儿中,HBV母婴传播率降低至0.9%(其中30%的母亲HBeAg阳性)。最近的一项研究表明,对于HBsAg阳性、HBeAg阴性母亲所生的新生儿,出生后及时接种第一针HepB并完成三针接种(失败率为0%)与标准被动-主动免疫(失败率为0.1%)在预防母婴传播方面的效果相同,这为在HBIg昂贵或供应有限的环境中提供了一种可行的合理替代方法(图2)。

图2. 根据母亲HBeAg状态及不同预防措施的亚洲HBV母婴传播率 (引自报告幻灯)
此外,侯金林教授团队最新真实世界数据显示,我国共178家医疗机构、万名孕妇参加“小贝壳”项目,母婴HBV传播率显著降低至总体0.23%。其中,项目第二阶段表现出高依从性的群体,母婴传播率进一步降至0.16%,远低于依从性差者的3.16%;至第三阶段,高依从性群体更是实现了低至0.03%的极低传播率,而依从性差者为1.91%[3]。
02
人群HBsAg阳性率持续降低
正是由于我国在抗击HBV方面的不懈努力,人群中HBsAg阳性率持续大幅度降低,模型研究估计2022年我国一般人群和5岁以下儿童的HBsAg流行率分别为5.6%和0.1%[1](图3)。

图3. 中国HepB覆盖率上升和HBsAg流行率下降的趋势 (引自报告幻灯)
03
肝癌和肝病风险降低
我国一项30年随访数据显示,新生儿乙肝疫苗接种可显著降低儿童至青年期 HBsAg流行率,进而降低中国农村青年患原发性肝细胞癌(HCC)和其他肝脏疾病的风险[4](图4)。

图4. 接种组和对照组中原发性HCC的累积发病概率(A) (引自报告幻灯)
04
指南的制定与更新
在慢性乙型肝炎(CHB)治疗领域,临床研究为CHB指南提供高质量证据。在过去的二十年中,中国肝病研究和出版物稳步增长。为提高CHB治疗率,中华医学会在2005年颁布了首个《慢性乙型肝炎防治指南》,随后在2010、2015、2019、2022年陆续进行了指南更新[1](图5)。

图5. 中国CHB治疗指南里程碑 (引自报告幻灯)
05
抗病毒治疗进展
抗病毒治疗可改善CHB患者(包括肝硬化患者)的临床结局。谢雯教授与贾继东教授团队合作研究显示,120周恩替卡韦抗病毒治疗可使56%的失代偿期乙肝肝硬化实现“再代偿”,并确定了肝功能改善的评价标准:肝功能稳定好转的标准为MELD<10或肝功能指标在CTP A级(ALB>35 g/L,INR<1.50,TBIL<34 μmol/L)[5](图6)。

图6. 恩替卡韦治疗乙肝肝硬化患者的临床数据[5]
尤红教授及贾继东教授团队最新研究显示,长期抗病毒治疗可逆转肝纤维化并减少包括失代偿、HCC、肝移植/死亡在内的临床终点事件[6](图7)。

图7. 研究设计与重要研究结果[6]
贾继东教授、尤红教授及鲁凤民教授团队合作的另一项研究显示,长期抗病毒治疗还可以减少整合HBV DNA的转录活性[7](图8)。

图8. 抗病毒治疗78周、260周,HBV整合表达水平下降[7]
得益于中国在CHB治疗领域的进展,近二十年来HCC发病率和死亡率均有下降趋势(图9),据估计2020年中国新发HCC病例占全球的42%[8]。

图9. 2000至2018年中国年龄标化的癌症发病率和死亡率[8]
为提高CHB治疗率,我国最新版《慢性乙型肝炎防治指南(2022年版)》进一步扩大了抗病毒适应证,指出:只要有CHB肝硬化或HCC家族史,或者年龄>30岁,即可启动抗病毒治疗;对于临床诊断代偿期和失代偿期乙型肝炎肝硬化患者,无论其ALT和HBV DNA水平及HBeAg阳性与否,只要HBsAg阳性均推荐启动抗病毒治疗(图10)。WHO 2024指南推荐的治疗适应证能涵盖>50% HBsAg阳性者,相比之下,慢性乙型肝炎防治指南(2022年版)推荐的治疗适应证对所覆盖人群有了进一步拓宽[9](图11)。

图10. 扩大的CHB治疗适应证 (引自报告幻灯)

图11. 中国指南与WHO指南抗病毒治疗覆盖人群的比较 (引自报告幻灯)
我国乙肝防治所面临的挑战01
目前我国HBV疾病负担仍较重
世卫组织最新数据显示,截止至2022年,中国仍是占全球乙型肝炎疾病负担2/3的10个国家之一,且感染人数(79 700 000)及占比(31.5%)均列首位[10]。2019至2023年全球肝炎疾病负担最重国家肝炎政策指数(HPI)变化情况显示,中国起点较高,但仍有较大提升空间[11](图12)。

图12. 2019-2023全球肝炎疾病负担最重国家HPI及其变化[11]
02
HBV感染知晓率低,且存在性别、年龄、地区差异
2020年我国乙肝流调发现的HBsAg阳性者中,15~69岁HBsAg阳性者的总体自我知晓率仅为41.3%,男性知晓率低于女性;60~69岁年龄段知晓率低于其他年龄段,农村地区知晓率低于城市,人均地区生产总值(GDP)在5.4万元以下地区的知晓率低于5.4万元及以上地区[12](图13)。

图13. 2020年我国乙肝流调发现的HBV感染者的自我知晓率[12]
03
治疗率偏低
2022年WHO各区乙肝检测率和治疗覆盖率统计显示,中国HBV感染诊断率 24.0%,治疗率仅为6.4%。一项数学建模研究显示,按目前防治策略,HBV疾病负担短期内很难下降,到2050年将有4209万至4542万成人患乙肝,2022年至2050年乙肝相关死亡人数累计将达到1104万至1436万[13](图14)。我国如果延迟实现WHO目标,将带来严重的健康和经济负担。每延迟1年实现到2030治疗80%的目标,将导致多花550亿美元和334 000超额死亡[14]。

图14. 现状下的流行情况[13]
我国消除乙肝所亟需的行动01
启动全民HBV筛查
2022年一项中国全民HBV筛查成本效益模型分析发现,在2021年、2026年或2031年启动全民乙肝筛查(即针对18~70岁人群,进行 HBsAg、抗-HBs、HBeAg、抗-HBe、抗-HBc五项检测)的策略,较现状可有效提升筛查率、诊断率与治疗率;在不同年份启动全民乙肝筛查策略均可减少乙肝相关死亡。成本效益方面,与现状相比,在2021、2026年或2031年启动全民筛查,成本效益均最高,其中,对18~70岁人群的筛查策略最具成本效益[15](图15)。
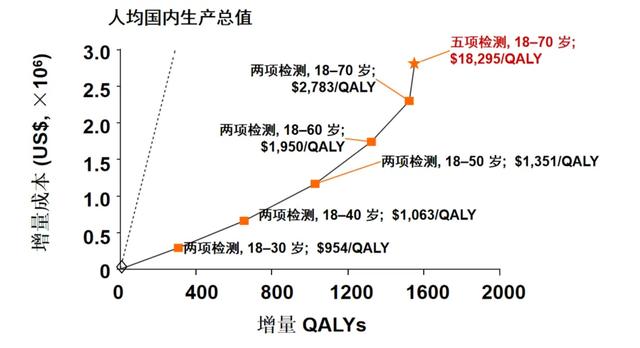
图15. 中国实施全民乙肝筛查的有效性和成本效益分析[15]
02
采取HBsAg阳性全治策略
崔富强教授团队的另一项模型研究显示,HBsAg阳性全治策略具有最高的成本效益[16](图16)。

图16. 从2023年开始实施HBsAg阳性全治策略在2050年的成本效益[16]
03
扩大筛查范围与成人疫苗接种
《慢性乙型肝炎防治指南(2022年版)》提出扩大筛查范围,对一般人群均应进行HBsAg筛查;应尽可能采用高灵敏且检测线性范围大的HBV DNA检测方法(定量下限为10~20 IU/mL)。此外,最近发布的2024年中华预防医学会《成人乙型肝炎病毒感染筛查、检测及管理专家建议》和《成人乙型肝炎疫苗接种专家建议》均提出应在大范围人群中筛查HBsAg、抗-HBs、抗- HBc以及成人接种乙肝疫苗。
04
定期监测HCC
全球各地区HCC总体存活率差异较大,我国HCC患者长期存活率较低[17](图17)。中国台湾和日本HCC患者临床治疗效果最佳,这主要得益于其广泛开展的全面强化监测计划,使得大量HCC在早期就被发现;而其他东亚国家中,更多患者确诊时已进入晚期,因此存活率较低。

图17. HCC患者总体生存率的全球差异[17]
定期监测是早发现、早治疗从而提高HCC患者生存率的关键。我国一项多中心前瞻性研究在2017年至2021年间,采用超声检查和血清甲胎蛋白(APF),对14 426名HBsAg阳性者进行年度HCC筛查;经过4轮筛查和随访,筛查发现的HCC患者死亡校正风险比未经筛查而临床诊断为HCC患者的死亡风险显著降低,多因素分析表明,HCC筛查与生存期提高相关[18](图18)。

图18. 不同筛查情况确诊后的生存期[18]
展望及建议未来,在慢乙肝领域的防治工作中,我们需采取一系列积极措施以提升防控效果。
首先,应广泛推广乙肝检测,确保在不涉及入学、入职的健康体检及各类医疗活动中积极进行乙肝筛查。
其次,建立并完善医疗机构内部的乙肝转诊体系,确保乙肝检测阳性者能够及时获得感染科或肝病科的专业诊疗建议。同时,感染科与肝病科应承担起对乙肝患者的及时诊断与规范治疗职责,提高治疗效果。
此外,通过信息技术手段,应加强对医患双方进行HCC监测的提醒,确保每6个月至少进行一次AFP和超声检测,以实现HCC的早发现、早诊断、早治疗。卫生行政部门与疾控机构也应采用信息化手段,对医疗机构的乙肝检测率、规范化治疗率及长期随访监测率进行监测、评估与考核,以确保防控措施的有效实施。
最后,积极探索并推广基于社区的全人群乙肝检测、转诊、规范化治疗及监测的创新模式,构建更加完善、高效的乙肝防控体系,为人民群众的健康保驾护航。
参考文献:
1. Shan S, et al. CMH 2024
2. Shan S, et al. CLD 2021
3. Yin X, et al. Nat Med. 2024;30:455-62.
4. Qu C, et al. PLoS Med 2014;11: e1001774
5. Wang Q, et al. J Hepatol. 2022:;77:1564-1572
6. SunY, et al. Clin Gastroenterol Hepatol 2024;22:591–601
7. Wen X, et al. J Med Virol. 2024;96:e29606.
8. Han B, et al J Nat Cancer Center 2024;47-53
9. 王冰琼,等. 中华肝脏病杂志 2024;32:525-31
10. WHO: Global Hepatitis Report 2024
11. Cooke GS, et al. Lancet Gastroenterol Hepatol 2024
12. 孟彤彤,等. 中华肝脏病杂志 2022; 30:534-40.
13. Wang X, et al. J Epidemiol Glob Health. 2023;13:517-27
14. Toy M, et al. J Glob Health 2022;12:04043
15. Su et al. Lancet Glob Health. 2022;10(2):e278–e287.
16. Zhang S, et al. Lancet Regional Health - Western Pacific 2023
17. Yang JD, et al. Nat Rev Gastroenterol Hepatol. 2019;16:589-604.
18. Zeng H, et al. Nat Cancer 2023
