“何主任,太感谢你们了,这样的超声引导手术既避免了再次开刀手术的痛苦,还没有辐射的伤害,又缩短使用导管透析的时间。”术后,夏大哥(化名)对着重庆市第五人民医院(简称市五院)肾内科何云主任激动地说。
血肌酐明显升高
需血液透析治疗
50岁的夏大哥是位多囊肾患者。3年前,因腰痛到外院检查发现血肌酐700μmol/L,医生为他建立左前臂自体动静脉内瘘为后续血液透析做准备。术后3个月,发现内瘘震颤突然消失了,当时未做进一步处理。
近日,夏大哥再次感到腰部酸胀,出现血尿的现象,到市五院进行检查。入院检查发现血肌酐明显升高确诊尿毒症和重度贫血(血肌酐1756μmol/L、血红蛋白57g/L)。肾内科主诊医生沈赵楠考虑患者病情危重,急需启动血液净化和输血治疗。
综合考虑
制定详尽治疗方案
对于进行血液透析的治疗方案,夏大哥内心是拒绝的,他想等建好长期透析通路再进行血液透析。但患者病情危急,已经等不到长期通路的建立及成熟,肾内科主任何云获知这个情况,带领管床的主治医师沈赵楠和血管通路组主治医师桂巧巧,对患者闭塞血管进行评估,制定最适合患者的治疗方案,并跟他反复沟通治疗方案。
考虑开通闭塞3年的内瘘是件非常棘手的事,加上物理检查及超声提示内瘘闭塞原因不明确且闭塞时间过长,何云主任带领团队经过讨论后一致决定:为了全力打通“生命线”,减轻患者再次开刀的痛苦及最大程度保留血管长度。决定先启动血液透析治疗,等患者内环境稳定后,再在超声引导下开通闭塞的内瘘。该治疗方案与夏大哥沟通后,得到了患者的同意和配合。

内瘘血管规划图
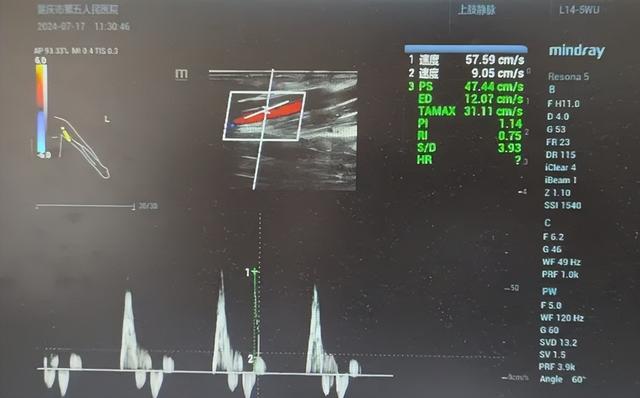
超声检查情况
开通闭塞3年的内瘘
重获新生
沈赵楠医师为患者置入临时导管并启动血液透析治疗,纠正患者内环境紊乱、贫血等情况。肾内科手术团队在超声科支持下,桂巧巧医师为患者行闭塞段内瘘开通及球囊扩张辅助内瘘手术。术中,在超声指引下,桂医生反复调整静脉中的导丝尖端,一点一点,终于顺利通过闭塞段,成功进入桡动脉,再小心顺着导丝,将球囊导管全程扩张头静脉及桡动脉,开通并促进内瘘成熟。松开球囊的刹那,那久违的震颤再次出现,夏大哥及家属近2多小时的紧张焦虑此刻被喜悦代替,闭塞3年的动静脉内瘘顺利开通。

肾内科手术团队手术中

术中超声检查情况
术后随访中了解到夏大哥内瘘震颤恢复良好,一个月后,建立的动静脉内瘘可正常使用。
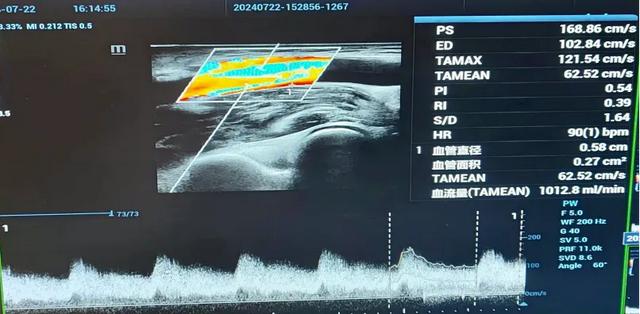
术后超声检查情况
这是首次成功开通闭塞数年的动静脉内瘘,市五院肾内科将进一步探索有效解决血液透析、腹膜透析患者通路的途径,为广大肾病患者提供高效、优质的诊疗手段。
相关知识链接
什么是动静脉内瘘?
动静脉内瘘是维持性血液透析患者永久性血管通路中最理想的血管通路,血管狭窄、狭窄后血栓形成等是动静脉内瘘失去功能最常见的原因,保证良好的血流量是有效血液透析的必要保证。因此,动静脉内瘘被称为血液透析患者的“生命线”。

什么是经超声引导下动静脉内瘘扩张术?
经超声引导下动静脉内瘘球囊扩张术(percutaneous transluminal angioplasty,PTA)是一种微创手术,就是在超声的引导下,经皮穿刺动静脉内瘘,送入球囊扩张导管,对血管的狭窄/闭塞部分进行扩张,使狭窄/闭塞部位恢复正常的血管内径。它属于微创治疗,创伤小、痛苦少、无辐射伤害,对血管破坏少,手术时间短,术后康复期短,内瘘可在短时间内可以正常使用,是目前透析患者改善动静脉内瘘狭窄或闭塞最常用的方式。

什么情况下可以进行内瘘血管球囊扩张术?
局部狭窄率超过附近正常血管管径的50%,还出现内瘘自然血流量<500ml/min,不能满足透析处方所需血流量,透析静脉压升高,穿刺困难,透析充分性下降等情况。
重庆市第五人民医院肾内科
血液净化中心简介
重庆市第五人民医院肾内科血液净化中心占地面积约400余平方米,透析床位37张。医护人员共14名,其中副主任医师1名,主治医师1名,副主任护师1名,主管护师4名。拥有进口血液透析机37台,包括血液透析滤过机6台,CRRT机4台,配有国际先进的双级反渗水处理系统1套。
已开展的血液净化及血管通路技术:
1.针对尿毒症患者开展血液透析、血液透析滤过、双腔血液透析滤过、血液灌流等;
2.对重症胰腺炎、多脏器功能衰竭、难治性心力衰竭、中毒等危重症患者开展个体化床旁血液净化治疗;
3.开展临时及长期导管深静脉置管术;
4.开展自体动静脉内瘘成形术;
5.开展超声引导下内瘘溶栓术、动静脉内瘘狭窄球囊扩张术等;
6.和介入科联合开展DSA下中心静脉狭窄球囊扩张术。

责编:金鑫
